اطلاعات عمومی
لوپوس (بیماری SLE) چیست؟
لوپوس (SLE) یک بیماری خودایمنی است که در آن سیستم ایمنی بدن به بافتها و اندامهای خودی حمله میکند. التهاب ناشی از لوپوس میتواند بر بسیاری از سیستمهای مختلف بدن از جمله مفاصل، پوست، کلیهها، سلولهای خونی، مغز، قلب و ریهها تأثیر بگذارد. لوپوس دورههای فعال و خاموش دارد.
دورهٔ فعال یا شعلهور شدن بیماری زمانی است که فرد مبتلا علامتدار است. دورهٔ خاموش یا بهبودی زمانی است که علائم کمی داشته باشید یا علائم نداشته باشید. درمان قطعی برای لوپوس وجود ندارد؛ بنابراین بیماری نیاز به کنترل و پایش مداوم دارد.
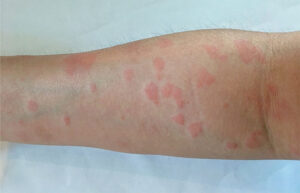
لوپوس بیشتر در زنان و معمولاً در سنین 15 تا 45 سالگی دیده میشود. تشخیص لوپوس میتواند دشوار باشد زیرا علائم و نشانههای آن شبیه علائم بیماریهای دیگر است. شاخصترین علامت لوپوس بثورات پوستی صورت که شبیه بالهای پروانهای است که روی هر دو گونه باز میشود.

علائم و نشانهها
علائم و نشانههای لوپوس ممکن است در برخی افراد بهطور ناگهانی و در برخی دیگر بهآهستگی ایجاد شوند. همچنین شدت علائم و درگیری در افراد مختلف متفاوت است. علائم و نشانههای لوپوس به اینکه کدام سیستم بدن تحت تأثیر این بیماری قرار گرفته است، بستگی دارد. شایعترین علائم و نشانهها عبارتند از:
- خستگی
- تب
- درد، خشکی و تورم مفاصل
- بثورات پروانهایشکل روی صورت که گونهها و تیغهٔ بینی را میپوشاند
- بروز بثورات و تظاهرات پوستی در دیگر نقاط بدن
- حساسیت به نور خورشید
- پدیده رینود (انگشتان دست و پا که هنگام قرار گرفتن در معرض سرما، استرس و اضطراب، سفید یا آبی میشوند)
- تنگی نفس
- درد قفسه سینه
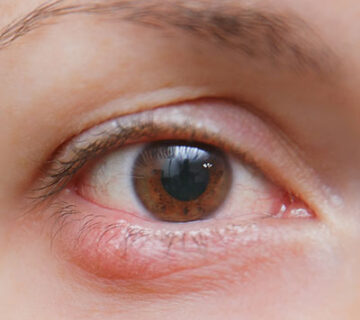
- خشکی چشم
- سردرد، گیجی و اختلال حافظه
- ریزش مو
- زخم های دهانی
عوامل مؤثر در ابتلا
- جنسیت زن
- بازهٔ سنی 15 تا 45 سال
- سابقهٔ خانوادگی ابتلا به بیماری لوپوس
- ابتلا به برخی از عفونتها
- مصرف برخی از داروها
علائم هشدار
در صورت بروز تظاهرات پوستی غیرقابل توجیه، تب پایدار، درد و خستگی مداوم به پزشک مراجعه کنید.
تشخیص
تشخیص لوپوس دشوار است؛ زیرا علائم و نشانهها از فردی به فرد دیگر متفاوت است. علائم و نشانههای لوپوس ممکن است در طول زمان تغییر کند و با بسیاری از اختلالات دیگر همپوشانی داشته باشد. ترکیبی از آزمایش خون و ادرار، علائم و نشانهها، یافتههای معاینهٔ فیزیکی و مداخلات تصویربرداری منجر به تشخیص لوپوس میشود و میتوان گفت آزمایش واحدی برای تشخیص آن به تنهایی کافی نیست.
بررسیهای بالینی
- بررسی علائم حیاتی: تب، فشار خون بالا و ضربان قلب
- شرح حال کامل از سوابق خانوادگی و دارویی بیمار
- معاینهٔ پوستی
- معاینهٔ دهان از نظر بررسی زخمهای دهانی
- معاینهٔ مفاصل
- بررسی غدد لنفاوی از نظر تورم (لنفادنوپاتی)
بررسیهای آزمایشگاهی
آزمایش کامل خون
در این آزمایش تعداد گلبولهای قرمز، گلبولهای سفید، پلاکتها و همچنین میزان هموگلوبین ( پروتئین موجود در گلبولهای قرمز) اندازهگیری میشود. نتیجهٔ آزمایش ممکن است نشان دهندهٔ کم خونی شما باشد که معمولاً در لوپوس رخ میدهد. کاهش تعداد گلبولهای سفید یا پلاکتهای خون نیز ممکن است در لوپوس رخ دهد.
آزمایش ESR
این آزمایش خون، میزان رسوب گلبولهای قرمز در ته لولهٔ آزمایش را در یک ساعت مشخص میکند. سرعت بالاتر از حد طبیعی ممکن است نشاندهندهٔ یک بیماری التهابی مانند لوپوس باشد. اگر لوپوس، عفونت و بیماریهای التهابی دارید، این فاکتور ممکن است افزایش پیدا کند.
آزمایشهای ارزیابی عملکرد کلیه و کبد
این آزمایشها میتواند عملکرد کلیهها و کبد را ارزیابی کند. لوپوس میتواند این اندامها را تحت تأثیر قرار دهد.
آزمایش ادرار
ادرار از نظر وجود افزایش سطح پروتئین یا گلبولهای قرمز خون آزمایش میشود.
آزمایش آنتی بادی ضد هستهای (ANA)
این آزمایش بر پایهٔ سنجش آنتی بادیهایی است که سیستم ایمنی بدن علیه سلولهای خودی تولید میکند. اکثر افراد مبتلا به لوپوس تست ANA مثبت دارند اما نمیتوان این موضوع را به تمام افرادی که جواب آزمایش مثبت دارند، تعمیم داد. به همین دلیل، تمامی افرادی که ANA مثبت دارند، مبتلا به لوپوس نیستند.
بررسیهای تصویربرداری
اگر پزشک مشکوک باشد که لوپوس بر ریهها یا قلب بیمار تأثیر گذاشته است، ممکن است از مداخلات تصویربرداری کمک گیرد:
اشعه ایکس (رادیوگرافی ساده)
تصویربرداری از قفسه سینه برای بررسی تأثیر لوپوس بر قلب یا ریه یا وجود مایع اضافی در ریهها انجام میشود.
اکوکاردیوگرافی (اکوی قلبی)
این روش از امواج صوتی برای تولید تصاویر استفاده میکند و مشکلات دریچهها و سایر قسمتهای قلب را بررسی میکند. اکوکاردیوگرافی معمولاً بهمنظور بررسی ساختار و عملکرد قلب مورد استفاده قرار میگیرد.
بیوپسی
بسته به نوع درگیری اعضای بدن در بیماری لوپوس، بیوپسی (نمونهبرداری) از آن ناحیه ممکن است در تشخیص کمککننده باشد.
لوپوس میتواند با راههای مختلف به کلیههای شما آسیب برساند و بسته به نوع آسیبی که رخ میدهد، درمانها میتوانند متفاوت باشند. در برخی موارد، نمونهٔ کوچکی از بافت کلیه برای تعیین بهترین شیوهٔ درمان ضروری است.
نمونه را میتوان با یک سوزن یا از طریق یک برش کوچک بهدست آورد. گاهی اوقات نمونهبرداری از پوست برای بررسی اینکه لوپوس درگیری پوستی ایجاد کرده است یا خیر نیز انجام میشود.
درمان
لوپوس یک بیماری مزمن است و نیاز به کنترل مداوم دارد. هدف از درمان، بهبود علائم بیمار و کاهش میزان آسیب به ارگانهای بیمار است.
درمان دارویی
درمانهای زیر به کنترل علائم بیماری لوپوس کمک میکنند. بسته به شرایط بیمار ممکن است پزشک از یکی از درمانهای دارویی زیر یا ترکیبی از آنها استفاده کند. داروهایی که بیشتر برای کنترل لوپوس استفاده میشوند، عبارتند از:
داروهای ضد التهاب غیر استروئیدی (NSAID)
این داروها مانند ایبوپروفن و ناپروکسن برای درمان تورم، درد و تب مرتبط با لوپوس استفاده میشوند. این داروها را طبق دستور پزشک مصرف کنید؛ زیرا اگر بهدرستی مصرف نشوند، میتوانند باعث بروز عوارض شوند. همچنین این دستهٔ دارویی در مراحل ابتدایی و خفیف بیماری تجویز میشوند و در صورت درگیری کلیهها و افزایش کراتینین بیمار توصیه نمیشوند.
داروهای ضد مالاریا
داروهایی که معمولاً برای درمان مالاریا استفاده میشوند، مانند هیدروکسی کلروکین با تعدیل سیستم ایمنی، از حملات سیستم ایمنی به سلولهای خودی جلوگیری میکنند. هنگام مصرف طولانیمدت این داروها معاینهٔ منظم چشم زیر نظر چشمپزشک توصیه میشود.
کورتیکو استروئیدها (کورتونها)
این دسته از داروها باعث کاهش التهاب میشوند. استروئیدها بهصورت خوراکی، تزریقی یا موضعی استفاده میشوند.
داروهای تعدیلکننده سیستم ایمنی
این داروها با تضعیف سیستم ایمنی بدن از آسیب آن به سلولهای خودی جلوگیری میکنند. از داروهای این دسته میتوان به آزاتیوپرین و مایکوفنولات اشاره کرد.
داروهای بیولوژیک
این داروها مانند ریتوکسیمب فعالیت گلبولهای سفید خون که به سلولهای خودی حمله میکنند، کاهش میدهد و برای برخی از افراد که نسبت به داروهای دیگر پاسخ مناسبی ندادند، میتوانند مؤثر باشند.
تغذیه و مکمل
رژیم غذایی
رژیم غذایی خاصی برای مبتلایان به لوپوس وجود ندارد. بهطور کلی، باید یک رژیم غذایی غنی، متعادل و متنوع داشته باشید که مقدار زیادی میوه و سبزیجات تازه، غلات کامل و ترکیبی از پروتئینهای سالم مانند گوشت بدون چربی، مرغ، غذاهای دریایی، لوبیا، آجیل و تخم مرغ را دریافت کنید.
لازم به ذکر است افراد مبتلا به لوپوس باید از مصرف فرآوردهها و مکملهای حاوی یونجه و یا جوانهٔ یونجه اجتناب کنند. یک مادهٔ شیمیایی در یونجه وجود دارد که ممکن است علائم لوپوس را تشدید کند.
آیا افراد مبتلا به بیماری لوپوس میتوانند گیاهخوار یا وگان باشند؟
بله؛ برای افراد مبتلا به لوپوس امکان گیاهخواری وجود دارد. فقط باید مطمئن باشند که انواع غذاهای گیاهی، ویتامینها، مواد مغذی و مورد نیاز بدن را دریافت میکنند. اگر فرد هیچگونه محصولات حیوانی مصرف نمیکند، باید از مکملهای حاوی ویتامین B12 استفاده کند، زیرا ویتامین B12 فقط در محصولات حیوانی یافت میشود.
مکملها
مکملهایی که برای مبتلایان به لوپوس میتوانند مفید باشند، عبارتند از:
امگا3
مکملهای روغن ماهی حاوی اسیدهای چرب امگا 3 هستند که ممکن است برای افراد مبتلا به لوپوس مفید باشد.
کلسیم
کلسیم به حفظ سلامت استخوانها و پیشگیری از پوکی استخوان کمک میکند.
ویتامین دی
بیشتر مبتلایان به لوپوس سطح سرمی ویتامین D پایینی دارند که احتمالاً بهدلیل اجتناب از قرار گرفتن در معرض نور خورشید یا استفاده از محصولات ضد آفتاب است. سطح ویتامین D این دسته از افراد باید بهصورت دورهای کنترل شود و مبتلایان با سطوح پایین ویتامین دی باید تحت درمان قرار گیرند.
زندگی با بیماری لوپوس
خودمراقبتی
- بهطور منظم به پزشک مراجعه کنید.
- در برابر آفتاب از خود محافظت کنید (از کلاه، پیراهن آستین بلند، شلوار بلند و کرم ضد آفتاب با فاکتور محافظت در برابر آفتاب (SPF) حداقل 55 استفاده کنید).
- ورزش کنید زیرا میتواند به قوی نگه داشتن استخوانها، کاهش خطر حملهٔ قلبی و بهبود سلامت عمومی کمک کند.
- سیگار نکشید.
- رژیم غذایی سالم داشته باشید.
- الکل مصرف نکنید.
- خواب کافی داشته باشید.
- استرس خود را کنترل کنید.
ورزش
از نظر فیزیکی، ورزش قسمتهایی از بدن را که ممکن است تحت تأثیر لوپوس قرار بگیرند مانند قلب، ریهها، استخوانها و مفاصل را تقویت میکند. همچنین فعالیت فیزیکی باعث بهبود سلامت روان میشود و با تنظیم برخی از مواد شیمیایی دخیل در روند التهاب میتواند به کاهش التهاب کمک کند. ورزش به کنترل افزایش وزن ناشی از استفاده از داروهای کورتیکواستروئیدی کمک کرده و همچنین خستگی را کاهش میدهد. ورزش منظم و حتی حرکات ساده باعث قویشدن عضلات، افزایش دامنهٔ حرکتی و کاهش خطر بیماریهای قلبی میشود.
برای به حداکثر رساندن نتایج و کاهش آسیبهای احتمالی، برنامهٔ ورزشی خود را با پزشک یا فیزیوتراپیست در میان بگذارید. فعالیتهایی مانند پیادهروی، شنا، دوچرخهسواری، ایروبیک، انواع خاصی از یوگا، پیلاتس، حرکات کششی و ورزش در آب، بدون تشدید التهاب مفاصل باعث تقویت استخوانها و عضلات میشوند. در عین حال، این فعالیتها به کاهش خطر ابتلا به پوکی استخوان کمک میکنند. همچنین میتوانید با تغییر تمرینات، گروههای مختلف عضلات را درگیر کنید.
اگر دچار تورم مفاصل یا درد عضلانی هستید، باید از فعالیتهایی که به مفاصل و عضلات فشار میآورند مانند دویدن، وزنهبرداری یا ایروبیک با شدت بالا اجتناب کنید یا آنها را محدود کنید.
مهمترین نکتهای که باید به خاطر داشته باشید این است که هرگز ورزش را رها نکنید، زیرا استفادهنکردن از عضلات باعث ضعیف شدن آنها میشوند.
سلامت روان
زندگی با بیماری لوپوس میتواند چالشبرانگیز باشد. بروز احساساتی نظیر اضطراب، افسردگی یا عصبانیت طبیعی است. با یادگیری بیشتر دربارهٔ لوپوس و نحوهٔ سازگاری تغییرات ایجاد شده در زندگی، این احساسات کاهش پیدا میکند. با این حال، بین احساسات موقتی و احساسات منفی که برای طولانیمدت باقی میمانند، تفاوت وجود دارد و میتواند نشانهٔ بیماری جدی اما قابل درمان به نام افسردگی بالینی باشد.
علائم افسردگی بالینی چیست؟
افراد مبتلا به افسردگی بالینی شاهد خُلق افسرده یا تحریکپذیر، کاهش انرژی و سایر علائم موجود در لیست زیر هستند که بیش از چند هفته طول میکشد و بهقدری شدید است که زندگی روزمره آنها را مختل میکند.
- احساس درماندگی یا ناامیدی
- غمگینبودن
- گریهکردن (اغلب بدون دلیل)
- بیخوابی یا خواب ناآرام یا خواب زیاد
- تغییر اشتها که منجر به کاهش یا افزایش وزن شود
- احساس ناراحتی، اضطراب یا تحریکپذیری
- احساس گناه یا پشیمانی
- کاهش عزت نفس یا احساس بیارزشی
- ناتوانی در تمرکز یا مشکل در تفکر
- کاهش حافظه و یادآوری
- احساس بلاتکلیفی
- علاقهنداشتن به چیزهایی که قبلاً مورد علاقهٔ فرد بودند
- کمبود انرژی
- کندشدن عملکردهای ذهنی
- کاهش عملکرد جنسی
- افکار مکرر مرگ یا خودکشی
یکی از مهمترین علائم افسردگی، ازدستدادن علاقه به فعالیتها و مسئولیتهایی است که پیش از این برای بیمار مهم بودند. بهعنوان مثال بیمار میگوید: «من قبلاً از باغبانی و آشپزی لذت میبردم اما دیگر حوصلهٔ انجام هیچیک از این کارها را ندارم.» افراد مبتلا به بیماریهای مزمن اغلب این نوع افسردگی را تجربه میکنند.
برای بهبود علائم افسردگی چه کاری میتوان انجام داد؟
افسردگی توسط ترکیبی از رواندرمانی و دارو بهبود پیدا میکند. درمان رفتاری شناختی (CBT) نوع خاصی از رواندرمانی است که میتواند برای افراد مبتلا به بیماری مزمن بسیار مفید باشد. شرکت در گروههای حمایتی نیز در مقابله با علائم افسردگی مؤثر است.
بارداری
زنان مبتلا به لوپوس میتوانند باردار شوند و بیشتر آنها حاملگی طبیعی و نوزادانی سالم خواهند داشت. با این حال تمام زنان مبتلا به لوپوس که قصد بارداری دارند، بارداری آنها «پرخطر» در نظر گرفته میشوند. به این دلیل که مشکلات در دوران بارداری ممکن است برای زنان مبتلا به لوپوس بیشتر باشد؛ اما به این معنی نیست که قطعاً مشکلاتی وجود خواهد داشت.
اگر این بیماری تحت کنترل باشد، بعید است که بارداری باعث تشدید بیماری شود. با این حال، افراد قبل از باردارشدن باید برنامهریزی برای کنترل بیماری خود را شروع کنند.
ممکن است نتوانید تفاوت بین تغییرات بدن خود به دلیل بارداری و علائم هشدار دهندۀ تشدید لوپوس را تشخیص دهید. در صورت بروز علائم جدید، به پزشک خود اطلاع دهید.
بایدها و نبایدهای بارداری
بیماری لوپوس باید حداقل ۳تا۶ماه قبل از بارداری تحت کنترل یا در حال بهبود باشد. باردارشدن در زمانیکه لوپوس فعال است، احتمال دارد منجر به سقط جنین، تولد نوزاد مرده یا سایر مشکلات سلامتی برای مادر یا کودک شود.
بارداری برای گروه خاصی از زنان مبتلا به لوپوس بسیار خطرناک است. این گروههای خاص شامل زنان مبتلا به فشار خون بالا، بیماری ریوی، نارسایی قلبی، نارسایی مزمن کلیه یا بیماری کلیوی است. همچنین ممکن است شامل زنانی باشد که در ۶ماه گذشته سکته مغزی یا عود لوپوس داشتهاند.
بارداری چگونه بر لوپوس تأثیر میگذارد؟
زنان باردار مبتلا به لوپوس در مقایسه با زنانی که لوپوس ندارند، در معرض خطر بیشتری برای برخی از عوارض بارداری هستند. این بیماری ممکن است در دوران بارداری تشدید شود که اغلب در سهماهه اول یا دوم رخ میدهد.
از هر ۱۰زن باردار مبتلا به لوپوس، ۲نفر به مسمومیت بارداری یا پره اکلامپسی مبتلا میشوند که باید فوراً درمان شود. خطر پره اکلامپسی در زنان مبتلا به لوپوس که سابقۀ بیماری کلیوی دارند بیشتر است. اگر مادر بارداری به پره اکلامپسی مبتلا شود، ممکن است متوجه افزایش وزن ناگهانی، تورم دستها و صورت، تاری دید، سرگیجه یا درد معده شود. احتمال دارد مجبور شود کودک خود را زودتر به دنیا بیاورد.
بارداری میتواند خطر ابتلا به مشکلات دیگر را نیز افزایش دهد؛ بهخصوص اگر داروهای کورتیکواستروئید مصرف میکنید. این مشکلات شامل فشار خون بالا، دیابت و مشکلات کلیوی است. تغذیۀ خوب در دوران بارداری میتواند به پیشگیری از این مشکلات در این دوران کمک کند.
نوزادان
بیشتر نوزادان متولدشده از مادران مبتلا به لوپوس، سالمند. بهندرت، نوزادان با بیماری به نام لوپوس نوزادی متولد میشوند. برخی از آنتی بادیهای موجود در مادر میتوانند باعث لوپوس نوزادی شوند که نوع نادری است. در هنگام تولد، نوزاد مبتلا به لوپوس نوزادی ممکن است بثورات پوستی، علائم قلبی، مشکلات کبدی یا سطح سلولهای خونی پایین داشته باشد.
شیردهی
شیردهی برای مادران مبتلا به لوپوس امکان پذیر است. با این حال، برخی از داروها میتوانند ازطریق شیر مادر به نوزاد شما منتقل شوند. اگر از داروهای خاصی برای کنترل لوپوس استفاده میکنید با پزشک یا پرستار خود در مورد بیخطربودن آنها در دوران شیردهی مشورت کنید.
داروها
- هیدروکسی کلروکین
- ریتوکسی مب
- آزاتیوپرین
- متوترکسات
- مایکوفنولیک اسید





بدون دیدگاه