درمان انتخابی در مبتلایان به نارسایی کلیه، پیوند کلیه است. در صورت انجام پیوند موفق، کیفیت زندگی و طول عمر بیماران مبتلا به پیوند کلیه نسبت به بیماران تحت درمان با دیالیز، افزایش پیدا کرده و زندگی آنها تقریباً به حالت طبیعی خود برمیگردد.
در این جا بحث پیوند کلیه از 4 منظر مورد بررسی قرار می گیرد.
- اطلاعات قبل از پیوند
- جراحی پیوند
- مراقبتهای بعد از پیوند
- پیوند کلیه از مرگ مغزی
اطلاعات قبل از پیوند کلیه
پیوند کلیه چیست؟
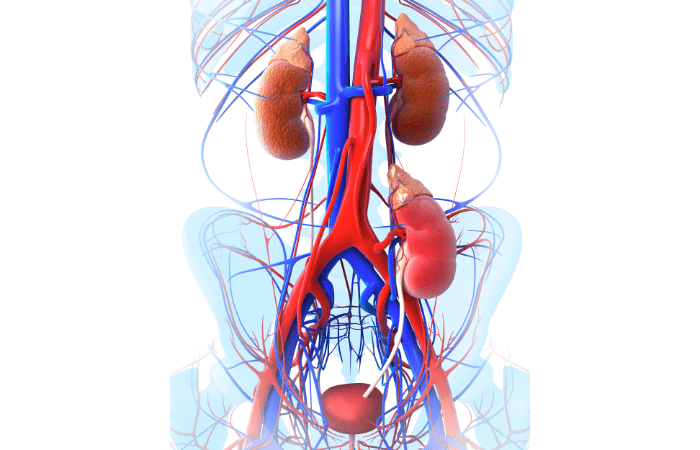
پیوند کلیه نوعی عمل جراحی است که در آن کلیه سالم از فرد اهداکننده زنده یا دچار مرگ مغزی را به بدن فرد گیرنده که دچار نارسایی کلیه شده، پیوند میزنند. فردی که برای پیوند کلیه پذیرش میشود، اغلب فقط یک کلیه دریافت میکند. کلیههای بیمار معمولاً در جای خود باقی میمانند و کلیهٔ پیوندی در قسمت پایین شکم و در سمت جلوی بدن قرار میگیرد.
چه زمانی پیوند کلیه لازم است؟
پیوند کلیه در مبتلایان به نارسایی مزمن کلیوی که تحت همودیالیز قرار دارند یا نیازمند شروع دیالیز هستند، لازم است. برخی از بیماری هایی که ممکن است منجر به بیماری مزمن کلیه شوند، عبارتند از:
عفونت ادراری مکرر
نارسایی کلیهٔ ناشی از دیابت یا فشار خون بالا
بیماری کلیهٔ پلیکیستیک یا سایر اختلالات ارثی کلیه
گلومرولونفریت یا التهاب کلیه
سندرم همولیتیک اورمیک (اختلال نادری که باعث نارسایی کلیه میشود).
لوپوس و سایر بیماریهای مرتبط با سیستم ایمنی
نقص مادرزادی کلیه
در کدام نارسایی کلیوی پیوند کلیه انجام نمیشود؟
پیوند کلیه برای بیماران مبتلا به نارسایی حاد کلیوی و آن دسته از افرادی که تنها یک کلیه آنها از کار افتاده و کلیه دیگر آنها سالم است، نباید انجام شود. پیوند کلیه تنها باید برای افراد دارای نارسایی غیرقابلبازگشت کلیه انجام شود.
به چه دلیل پیوند کلیه برای مبتلایان به نارسایی کلیوی لازم است؟
دیالیز به تنها توانایی خروج قسمتی از مواد زائد از بدن را دارد. همچنین دیالیز توانایی انجام سایر اعمال کلیه را ندارد و این امر با پیوند کلیه مرتفع میشود. در حال حاضر در صورت وجود اهداکننده مناسب و نبودن منع در فرد گیرنده، پیوند کلیه بهترین روش برای مبتلایان به نارسایی کلیوی و برگشت آنها به زندگی عادی خود است.
فواید پیوند کلیه کدام است؟
موارد زیر مزایای اصلی پیوند کلیه هستند:
جایگزینی بهتر برای عملکرد کلیه و بهبود کیفیت زندگی
بیمار میتواند زندگی طبیعی خود را با انرژی از سر بگیرد.
آزاد شدن از انجام مداوم دياليز
بیمار از عوارض، مشکلات، هزینهها، اتلاف وقت و ناراحتیهای ناشی از انجام دیالیز رهایی مییابد.
مقرونبهصرفه بودن
اگرچه مراحل اولیه پیوند کلیه هزینهبر است، اما مخارج موردنیاز بهتدریج در سالهای دوم و سوم بعد از پیوند و پس از آن به تدریج کاهش یافته و در مقایسه با دیالیز کمتر میشود.
مضرات پیوند کلیه کدام است؟
پیوند کلیه فواید بسیار زیادی دارد؛ ولی در عین حال مشکلاتی نیز دارد که شامل موارد زیر است:
-
- تحميل خطرات جراحی بزرگ به بیمار: پیوند کلیه یک جراحی بزرگ است که تحت بیهوشی عمومی انجام میشود و بنابراین همانند هر جراحی بزرگ دیگری، خطراتی را حین و بعد از جراحی دارد. از مهم ترین خطرهای جراحی میتوان به موارد زیر اشاره کرد:
- خونریزی
- عفونت
- انسداد رگهای خونی کلیهٔ جدید
- نشت ادرار یا انسداد ادرار
- فقدان عملکرد مطلوب در کلیهٔ جدید در ابتدای پیوند
- احتمال رد پیوند: کلیهٔ جدید ممکن است پس زده شود. پسزدن واکنش طبیعی بدن به جسم یا بافتی خارجی است. هنگامی که یک کلیهٔ جدید به بدن گیرنده پیوند زده میشود، سیستم ایمنی بدن آن را تهدید تلقی میکند و به این اندام جدید حمله میکند.برای پذیرش کلیه پیوندی توسط بدن بیمار، هیچ تضمینی بهصورت صد در صد وجود ندارد. برای زندهماندن عضو پیوندی، باید داروهایی مصرف شود تا سیستم ایمنی را ضعیف کنند؛ به این ترتیب بدن پیوند را میپذیرد و به آن حمله نمیکند. در حال حاضر با معرفی داروهای جدید احتمال رد پیوند از گذشته بسیار کمتر شده است. البته داروهایی که برای پیشگیری یا درمان پسزدن کلیه استفاده میشوند، دارای عوارض جانبی هستند. میزان و نوع عوارض جانبی هم بستگی دارد به داروهای خاصی که مصرف میشود.
- نیاز مداوم به مصرف دارو: بیماران پیوندی بایستی بهطور مداوم و تا زمانیکه کلیه پیوندی در بدن آنها کار میکند از داروهای تضعیفکننده سیستم ایمنی استفاده نمایند. قطع، مصرف ناقص یا فراموشی مصرف برخی از دوزهای دارویی، احتمال رد پیوند را افزایش میدهد.
- خطرات مربوط به مصرف داروهای تضعیفکننده سیستم ایمنی: مصرف این داروها احتمال بروز عفونت و برخی از بیماریها را در فرد پیوندی افزایش میدهد. پیشگیری از بروز عفونت و نیز بررسی از نظر سرطانهای احتمالی از مراقبتهای بعد از پیوند محسوب میشود. از سایر عوارض این داروها میتوان به افزایش فشار خون، افزایش چربی خون و بالا بردن قند خون اشاره کرد.
- اضطراب: انتظار برای یافتن فرد مناسب بهعنوان دهندۀ پیوند و عدم اطمینان از موفقیت پیوند، برای فرد ایجاد اضطراب میکند.
- تحميل خطرات جراحی بزرگ به بیمار: پیوند کلیه یک جراحی بزرگ است که تحت بیهوشی عمومی انجام میشود و بنابراین همانند هر جراحی بزرگ دیگری، خطراتی را حین و بعد از جراحی دارد. از مهم ترین خطرهای جراحی میتوان به موارد زیر اشاره کرد:
- مخارج اولیه زیاد.
ازآنجاییکه به دنبال پیوند زندگی فرد تقریباً به حالت طبیعی بازمیگردد، پیوند کلیه بهترین روش درمان در مبتلایان به نارسایی کلیوی است.
در چه شرایطی پیوند کلیه نبایستی انجام شود؟
برای بیماران مبتلا به نارسایی کلیوی که شرایط زیر را دارند، نباید پیوند کلیه انجام شود:
- ابتلا به عفونت فعال و شدید
- ابتلا به سرطان درماننشده
- مشکلات روحی شدید
- بیماری قلبی کنترل نشده
- بیماری عروق محیطی شدید
- وجود آنتیبادی علیه اهداکننده کلیه در بدن فرد گیرنده
- وجود سایر بیماری های وخیم
محدودیت سنی برای پیوند کلیه چقدر است؟
معيار دقيق و تعیینشدهای برای محدودیت سنی در زمینه پیوند وجود ندارد؛ اما توصیه میشود افرادی برای انتخاب افرادی است که از نظر سنی عملکردی مناسب داشته باشند؛ یعنی به جای سن شناسنامهای، باید سن عملکردی افراد در نظر گرفته شود. با افزایش سن احتمال پسزدگی کلیه کمتر شده و در عوض احتمال بروز عفونت و عوارض پیوند بیشتر میشود.
از چه منابعی میتوان کلیۀ پیوندی را تأمین کرد؟
-
- از وابستگان زنده فرد مبتلا به نارسایی کلیوی: به افراد فاميل که وابستگی خونی با فرد گیرنده داشته و از اقوام نزدیک او هستند، گفته میشود.
- از فرد زنده غربیه: هر فرد زندهای که نسبت خونی با فرد گیرنده نداشته باشد.
- از فرد دچار مرگ مغزی
بهترین فرد اهدا کننده کدام است؟
در مجموع بهترین فرد اهداکننده دوقلوی همسان (در صورت وجود) است که در این صورت، کمترین احتمال رد پیوند وجود دارد.
چه کسی میتواند کلیه اهدا کند؟
هر فرد سالمی که دو کلیه سالم داشته و گروه خونی منطبق و سازگاری خونی و بافتی داشته باشد را میتوان به عنوان فرد اهداکننده در نظر گرفت. در کل فرد اهداکننده بایستی سنی بین ۱۸ تا ۵۵ سال داشته باشد.
چگونه گروه خونی فرد تعیینکننده امکان انجام پیوند است؟
تطابق گروه خونی از مهمترین عوامل تعیینکننده برای امکان انجام پیوند است. فرد اهداکننده و گیرنده بایستی گروه خونی یکسان یا منطبق با یکدیگر داشته باشند. همانند تزریق خون، گروه خونی O به عنوان دهندۀ فراگیر محسوب میشود؛ به این معنی که امکان دادن پیوند از لحاظ گروه خونی به هر فردی را دارا است.

چه کسی نمیتواند کلیه اهدا کند؟
فردی که میخواهد کلیه خود را اهدا کند، بایستی بهطور کامل از لحاظ جسمی و روحی بررسی شده تا از سلامت وی اطمینان حاصل شود. فردی که مبتلا به دیابت، سرطان، ایدز، فشار خون بالا یا هر بیماری جسمی یا روحی شدید باشد، نمیتواند کلیۀ خود را اهدا کند.
خطرات اهدای کلیه در فرد اهداکننده زنده کدام است؟
بعد از اهدای کلیه، فرد اهداکننده میتواند با داشتن یک کلیه زندگی طبیعی و عادی داشته باشد. توان جنسی فرد تغییری نمیکند. زنان میتوانند باردار شوند و مردان میتوانند تولیدمثل نمایند. خطرات بالقوه در اهدای كليه، همان خطرات مربوط به جراحی بزرگ است. خطرات بیماری کلیوی در فرد اهداکننده به دلیل داشتن یک کلیه افزایش پیدا نمیکند.
منظور از پیوند قبل از دیالیز چیست؟
بیماران مبتلا به نارسایی کلیوی معمولاً قبل از انجام پیوند برای مدتی تحت دياليز قرار میگیرند اما میتوان پیوند کلیه را قبل از شروع دیالیز مداوم، زمانی که فیلتراسیون گلومرولی در کلیههای بیمار یا عدد GFR به کمتر از بیست میلیلیتر در در دقیقه میرسد و در صورت وجود شرایط لازم، انجام داد. به این حالت پیوند پیش از شروع دیالیز گفته میشود.
به دلیل جلوگیری از خطرات، هزینهها و ناراحتیهای ایجادشده در نتیجه دیالیز، انجام پیوند قبل از شروع دیالیز در مبتلایان به نارسایی کلیوی که شرایط مناسب برای این عمل را دارند، بهترین روش درمان است. همچنین طول عمر پیوند با این روش بیشتر خواهد بود. به همین دلایل، در صورت وجود شرایط لازم در بیمار و نیز وجود اهداکنندۀ مناسب، این روش برای تمامی مبتلایان پیشنهاد میشود. البته این موضوع به این معنی نیست که بیماری که لازم است دیالیز شود را بدون دیالیز نگه داشته و پس از مدتی عمل پیوند را روی وی انجام دهیم. بلکه توصیه میشود که اگر بیمار نیازمند دیالیز بود، حتماً دیالیز شروع شود؛ حتی اگر چند جلسه بیشتر نباشد.
پیوند کلیه از افراد فامیل با نسبت خونی، بیشترین احتمال موفقیت پیوند را دارد.
2. عمل جراحی پیوند
چگونه کلیه را پیوند میزنند؟
-
- قبل از اینکه بتوانید در لیست انتظار برای پیوند کلیه قرار بگیرید، باید آزمایشات گستردهای انجام شود. یک تیم پزشکی فرآیند ارزیابی کلیه را انجام میدهد:
- ارزیابی سلامت روان: مسائل روانشناختی و اجتماعی فرد درگیر در پیوند عضو بررسی میشود. از این موارد، عواملی مانند استرس، مسائل مالی و حمایت خانواده مورد ارزیابی قرار میگیرند. این مسائل میتوانند تاثیر فراوانی بر نتیجهٔ پیوند بگذارند.
- آزمایشات خون: آزمایشهای خون برای کمک به یافتن یک اهداکنندهٔ مناسب، با توجه به شرایط بیمار است.
- تستهای تشخیصی: آزمایشات تشخیصی ممکن است برای بررسی کلیهها و همچنین وضعیت سلامت بیمار انجام شود. این آزمایشات شامل، سونوگرافی کلیه ها، بررسی قلبی، بیوپسی کلیه و معاینهٔ دندان میشوند. البته برای بانوان ممکن است آزمایش پاپاسمیر و ارزیابی زنان و زایمان و ماموگرافی هم انجام شود.
- هنگامی که کلیه اهداکننده در دسترس قرار گرفت، به بیمار اطلاع میدهند تا فورا به بیمارستان مراجعه کند. قبل از انجام پیوند سلامت جسمی، روحی و اجتماعی هر دو فرد اهداکننده (درصورتیکه زنده باشد) و گیرنده بررسی میشود تا از آسیبهای احتمالی بعدی جلوگیری شود. سپس آزمایشهای لازم برای بررسی گروه خونی و سازگاری خونی و بافتی در آنها انجام میشود.
- پیوند کلیه یک کار تیمی بین نفرولوژیست، جراح پیوند، پاتولوژیست، متخصص بیهوشی، پزشکان مشاور (متخصص غدد، متخصص قلب، داروساز بالینی و …) و نیز پرستاران است.
- بعد از ارائۀ توضیحات کامل به هر دو فرد اهداکننده (درصورتیکه زنده باشد) و گیرنده، از هر دو طرف بهصورت کتبی رضایت گرفته میشود.
- زمانیکه دهندۀ پیوند زنده باشد، عمل جراحی بهصورت همزمان روی هر دو نفر انجام میشود.
- جراحی بین سه تا پنج ساعت طول کشیده و در حالت بیهوشی عمومی انجام میشود.
- معمولاً درصورتیکه اهداکننده زنده باشد، کلیه چپ او از طریق جراحی باز یا لاپاروسکوپی برداشته میشود. بعد از درآوردن کلیه از بدن فرد اهداکننده، کلیه با محلول سرد مخصوصی شسته شده و سپس آن را بهدقت در سمت راست و تحتانی شکم فرد گیرنده پیوند میزنند.
- قبل از اینکه بتوانید در لیست انتظار برای پیوند کلیه قرار بگیرید، باید آزمایشات گستردهای انجام شود. یک تیم پزشکی فرآیند ارزیابی کلیه را انجام میدهد:
- در اغلب موارد کلیه ناسالم و از کار افتادۀ بیمار برداشته نمیشود.
- بعد از پیوند، نفرولوژیست تنظیم دوز داروها و کنترل عملکرد بافت پیوندی را به عهده میگیرد. اهداکنندۀ پیوند کلیه هم پس از اهدای کلیه، تحت مراقبت دورهای قرار میگیرد.
3. مراقبتهای بعد از پیوند
مراقبتهای بعد از پیوند کلیه به دو گروه تقسیم میشوند:
مراقبتهای بعد از پیوند کلیه در بیمارستان
پس از جراحی، بیمار را به اتاق ریکاوری میبرند. هنگامی که فشار خون، نبض و تنفس ثابت شد و بیمار هوشیار گردید برای نظارت دقیق تر به بخش مراقبتهای ویژه (ICU) منتقل میشود. پیوند کلیه معمولاً به چندین روز بستری در %D