پرتودرمانی روشی رایج برای درمان انواع سرطان است که مزایای زیادی دارد و به عنوان درمان اصلی، مکمل یا به منظور تسکین علائم از آن استفاده میشود. در این مقاله با تعریف این روش، هدف از انجام آن و انواع رادیوتراپی و مضرات احتمالی آن آشنا میشوید.
پرتو درمانی (رادیوتراپی) چیست؟
پرتو درمانی یا رادیوتراپی یکی از روشهای درمان سرطان است که در آن از اشعۀ ایکس قوی یا ذرات دیگر به منظور نابودی سلولهای سرطانی استفاده میشود. به پزشکی که در زمینۀ درمان سرطان با پرتو درمانی تخصص دارد متخصص پرتو درمانی یا متخصص رادیوتراپی میگویند.
با استفاده از رادیوتراپی میتوان انواع مختلفی از سرطان را درمان کرد. همچنین ممکن است از آن در ترکیب با روشهای درمانی دیگر مثل شیمیدرمانی یا جراحی استفاده شود. این مقاله شامل مروری کلی بر پرتودرمانی، انواع مختلف آن و علت استفاده از این روش در درمان سرطان میشود.
پرتودرمانی چگونه سرطان را درمان میکند؟
سرطان زمانی آغاز میشود که سلولهای سالم تغییر میکنند و رشد آنها از کنترل خارج میشود. تمامی سلولهای بدن چرخۀ رشد، تقسیم و تکثیر مشخصی را طی میکنند. این فرایند برای سلولهای سرطانی سریعتر از سلولهای عادی رخ میدهد و پرتو درمانی دیانای (DNA) این سلولها را نابود میکند تا رشد آنها متوقف شود یا از بین بروند.
برخلاف سایر روشهای درمان سرطان (مثل شیمیدرمانی) که بر کل بدن تأثیر میگذارند، رادیوتراپی معمولاً درمانی موضعی است؛ یعنی عموماً بر بخشی از بدن که درگیر سرطان شده تأثیر میگذارد. البته ممکن است برخی از سلولهای سالم مجاور سلولهای سرطانی نیز آسیب ببینند؛ اما معمولاً بعد از اتمام درمان بهبود پیدا میکنند.
رادیوتراپی انواع مختلفی دارد که نحوۀ عملکرد آنها در درمان سرطان کمی با یکدیگر متفاوت است.
هدف از پرتو درمانی چیست؟
اهداف پرتو درمانی به نوع سرطان و میزان گستردگی آن بستگی دارد. ممکن است از رادیوتراپی بهتنهایی یا به عنوان بخشی از یک برنامۀ درمانی استفاده شود که شامل روشهای درمانی مختلف میشود. برخی از کاربردهای پرتودرمانی عبارتاند از:
- به عنوان روش درمانی اصلی. اغلب هدف از پرتو درمانی خلاصشدن از شر تمامی سلولهای سرطانی و جلوگیری از بازگشت آنها است.
- پیش از روشهای درمانی دیگر. ممکن است از رادیوتراپی پیش از شروع روشهای درمانی دیگر مثل جراحی و به منظور کوچککردن یک تومور بزرگ استفاده شود. در این صورت به آن پرتو درمانی نئوادجوانت یا «پرتودرمانی پیش از جراحی» میگویند.
- بعد از روشهای درمانی دیگر. ممکن است از پرتودرمانی بعد از سایر انواع روشهای درمانی و به منظور نابودی سلولهای سرطانی باقیمانده استفاده شود. در این صورت به آن رادیوتراپی ادجوانت به معنای «پرتو درمانی کمکی» یا «پرتو درمانی بعد از عمل» میگویند.
- به منظور تسکین علائم. امکان دارد از این روش برای بهبود علائم و نشانههای سرطان استفاده شود. در این صورت به آن «پرتو درمانی تسکینی» میگویند.
ممکن است این روش در درمان انواع مختلفی از سرطان به کار برود. بیشتر از نیمی از افراد مبتلا به سرطان نوعی از رادیوتراپی را دریافت میکند. این روش درمانی برای برخی از انواع سرطان بهتنهایی مؤثر نیست؛ چون بهترین راهکار برای چنین سرطانهایی ترکیب چند روش درمانی است. همچنین ممکن است از پرتو درمانی برای درمان سرطانهای عودکننده و متاستازشده استفاده شود. سرطان عودکننده سرطانی است که بعد از درمان دوباره برمیگردد و سرطان متاستاز شده نیز نوعی از سرطان است که به سایر بخشهای بدن سرایت میکند.
رادیوتراپی خارجی چه انواعی دارد؟
رادیوتراپی خارجی رایجترین نوع پرتودرمانی است و از دستگاهی که خارج از بدن قرار دارد پرتوها را به آن میرساند. میتوان در صورت لزوم از آن برای درمان بخشهای بزرگی از بدن استفاده کرد.
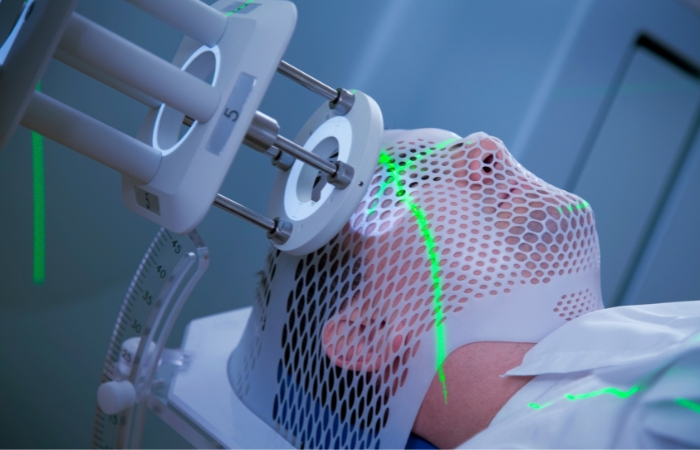
در این روش دستگاهی با نام شتابدهندۀ خطی ذرات یا لیناک پرتوهای موردنیاز برای پرتو درمانی را میسازد و کامپیوتر مخصوصی اندازه و شکل پرتو را تنظیم میکند. این کار به هدف قراردادن تومور و جلوگیری از برخورد با بافتهای سالم نزدیک آن کمک میکند.
بیشتر درمانهای رادیوتراپی هر روز و به مدت چند هفته انجام میشوند. هنگام پرتودرمانی نیز از ماسک مشبک برای فیکس کردن سر، گردن و مغز استفاده میشود تا افراد در جای خود ثابت باقی بمانند و از رسیدن پرتوها به ناحیۀ مورد نظر در هر جلسه اطمینان حاصل شود.
در ادامه با انواع مختلف رادیوتراپی خارجی آشنا میشوید:
پرتودرمانی سهبعدی کانفورمال (3D-CRT)
طی این پرتو درمانی، با استفاده از سیتیاسکن یا امآرآی تصاویر سهبعدی و باجزئیات از ناحیه درگیر سرطان تهیه میشود و تیم درمانی از این تصاویر برای تنظیم ناحیۀ هدف پرتوها استفاده میکنند. این تکنیک امکان استفاده ایمن از دوزهای بالاتر پرتودرمانی و کاهش آسیب به بافتهای سالم را فراهم میکند. همچنین ریسک عوارض جانبی را نیز کاهش میدهد.
پرتودرمانی با شدت تعدیل شده (IMRT)
این روش کمی از رادیوتراپی معمولی پیچیدهتر است و در آن از شدتهای متفاوت برای تابش استفاده میشود. این روش با پرتودرمانی سهبعدی کانفورمال هم تفاوت دارد؛ چون در آن از شدت یکسان برای پرتودهی استفاده میشود. پرتودرمانی با شدت مدولهشده یا تعدیلشده تومور را هدف قرار میدهد و بهتر از پرتودرمانی سهبعدی کانفورمال از برخورد با بافتهای سالم اجتناب میکند.
پروتون درمانی
در این روش از پروتون به جای پرتوهای ایکس استفاده میشود. پروتون نوعی ذره با بار مثبت است که در انرژی بالا میتواند سلولهای سرطانی را نابود کند. برخلاف پرتوهای ایکس، در پروتون درمانی دوز بسیاری کمی از تابش به تومور برخورد میکند که این موضوع آسیب به بافتهای مجاور را محدود میکند. پروتون درمانی یک روش درمانی نسبتاً جدید است که به تجهیزات ویژهای نیاز دارد. در حال حاضر از این روش فقط برای درمان انواع خاصی از سرطان استفاده میشود.
پرتودرمانی تحت هدایت تصویر (IGRT)
در این روش حین رادیوتراپی از تصویربرداری استفاده میشود. تصاویر موردنیاز دقیقاً قبل و هنگام درمان گرفته میشوند و آنها را با تصاویری که پیش از شروع دورۀ درمان گرفته شده مقایسه میکنند. این کار به پزشکان کمک میکند که ناحیۀ پرتودهی را با بیشترین دقت ممکن تنظیم کنند.
پرتودرمانی استریو تاکتیک (SRT)
در این روش دوز بزرگ و دقیقی از پرتو به بخش کوچکی که درگیر تومور است تابیده میشود. بیمار طی این روش باید کاملاً بیحرکت باقی بماند و به همین دلیل از فریم سر یا قالبهای بدنی برای محدودکردن حرکت فرد استفاده میشود. اغلب از SRT به عنوان یک روش درمانی مستقل(بدون نیاز به سایر روشها مانند شیمی درمانی) و در کمتر از 10 جلسه استفاده میشود. البته ممکن است برخی از افراد به بیشتر از یک دوره درمان با SRT نیاز داشته باشند.
پرتو درمانی داخلی چیست؟
پرتو درمانی داخلی با نام براکیتراپی نیز شناخته میشود. در این روش مادۀ رادیواکتیو در داخل ناحیه درگیر سرطان یا بافت مجاور قرار داده میشود و ممکن است ایمپلنتهای آن دائمی یا موقتی باشند. برای انجام این روش درمانی بیمار باید در بیمارستان بستری شود. در ادامه با انواع پرتودرمانی داخلی آشنا میشوید:
ایمپلنت دائمی
ایمپلنتهای مورد استفاده در این روش دانههای ریزی هستند که از جنس استیل ساخته میشوند و داخل آنها مادۀ رادیواکتیو قرار دارد. این دانهها به اندازۀ دانه برنج یا گندم هستند و بیشتر پرتودرمانی موردنیاز را در اطراف ناحیه کاشت انجام میدهند. البته ممکن است برخی از پرتوها از بدن بیمار خارج شوند و به همین دلیل برای جلوگیری از مواجهه دیگران با پرتوهای رادیواکتیو، به اقدامات ایمنی نیاز است. با گذشت زمان ایمپلنتها قدرت رادیواکتیو خود را از دست میدهند و دانههای غیرفعال در بدن باقی میمانند.
پرتو درمانی داخلی موقت
این نوع رادیوتراپی با استفاده از تزریق انجام میشود. پرتو برای چند دقیقه تا چند روز بعد در بدن باقی میمانند. بیشتر افراد این درمان را فقط برای چند دقیقه دریافت میکنند و گاهی اوقات میتوان آن را برای مدت بیشتری نیز ادامه داد. در صورت افزایش زمان درمان، بیمار در یک اتاق خصوصی ایزوله قرار میگیرد تا مواجهه دیگران با پرتوها محدود شود.
با سایر گزینههای پرتو درمانی آشنا شوید
سایر گزینههای درمان رادیوتراپی عبارتاند از:
پرتو درمانی حین عمل (IORT)
در این روش پرتوها حین عمل و با استفاده از رادیوتراپی داخلی یا خارجی به تومور میرسند. این روش به جراح اجازه میدهد که بافت سالم را از سر راه بردارد تا آسیب نبیند. زمانی که تومور به اندامهای حیاتی نزدیک باشد، استفاده از این روش درمانی مفید خواهد بود.
پرتو درمانی سیستمیک
در این روش بیمار دوز مادۀ رادیواکتیو موردنیاز برای هدف قراردادن سلولهای سرطانی را میبلعد یا آن را از طریق تزریق دریافت میکند. مادۀ رادیواکتیو به وسیله ادرار، بزاق یا تعریق از بدن دفع میشود. این مایعات خاصیت رادیواکتیو دارند و افرادی که با بیماران دریافتکنندۀ این درمان در ارتباط هستند، باید اقدامات ایمنی توصیه شده به وسیلۀ تیم درمانی را انجام دهند. از میان انواع پرتو درمانی سیستمیک میتوان به پرتودرمانی با ید رادیواکتیو اشاره کرد که از آن برای درمان سرطان تیروئید استفاده میشود.
رادیو ایمونوتراپی
این روش نوعی درمان سیستمیک است و در آن بهصورت ویژه از آنتیبادیهای منوکلونال استفاده میشود. این آنتیبادیها به نشانگرهای بسیار خاصی در خارج از سلولهای سرطانی متصل میشوند تا بتوانند پرتوها را مستقیماً به تومورها برسانند. ازآنجاییکه در رادیو ایمونوتراپی از این آنتیبادیهای خاص استفاده میشود، تأثیر آن روی بافتهای عادی اطراف کمتر است. به عنوان مثال در این روش از ایبریتومومَب برای درمان برخی از لنفومها استفاده میشود.
مواد حساسکننده به پرتو و مواد محافظتکننده از پرتو
محققان در حال تحقیق روی مواد حساسکننده به پرتو و مواد محافظتکننده از پرتو هستند. مواد حساسکننده به پرتو نابودی تومورها به وسیله پرتو درمانی را تسهیل میکنند و مواد محافظتکننده از پرتو نیز از بافتهای سالم نزدیک محل تحت درمان محافظت میکنند. فلوروراسیل و سیسپلاتین مثالهایی برای مواد حساسکننده به پرتو و آمیفوستین نیز مثالی برای مواد محافظتکننده از پرتو است.
آیا پرتو درمانی برای بیمار و اطرافیانش بیخطر است؟
بیش از 100 سال است که پزشکان بهصورت مؤثر و ایمن از پرتو درمانی برای درمان سرطان استفاده میکنند. مثل سایر روشهای درمان سرطان، رادیوتراپی نیز عوارض جانبی خاص خود را دارد. اگر میخواهید بدانید که باید منتظر چه چیزی باشید و همچنین در مورد آنچه طی درمان و بعد از آن تجربه کردهاید، با تیم پزشکی صحبت کنید.
گرچه برخی از افراد طی جلسات درمانی دردی احساس نمیکنند؛ اما امکان دارد اثرات جانبی این درمان با گذر زمان افزایش پیدا کند. این اثرات جانبی شامل ناراحتی، عوارض پوستی و … میشوند و ظهور آنها به ناحیۀ تحت درمان بستگی دارد.
با وجود این که پرتودرمانی سرطان فعلی را در بسیاری از افراد نابود میکند؛ اما شانس ابتلا به سرطان دوم در آینده را کمی افزایش میدهد. این مزیت نسبت به ریسک پایین ابتلا به سرطان بعدی در آینده برتری زیادی دارد.
طی پرتو درمانی خارجی، بیمار پس از جلسات درمان هیچ پرتویی از خود ساطع نمیکند و پرتوها در اتاق درمان باقی میمانند. در مقابل پرتودرمانی داخلی باعث میشود که بیمار از خود پرتو ساطع کند. در نتیجه ملاقاتکنندگان باید اقدامات ایمنی زیر را انجام بدهند؛ مگر این که پزشک دستورات دیگری بدهد:
- خانمهای باردار و افراد زیر 18 سال نباید به ملاقات بیمار بروند.
- از بیمار حداقل 6 فوت (حدود 2 متر) فاصله بگیرید.
- مدت زمان ملاقات با بیمار در هر روز باید کمتر از 30 دقیقه باشد.
ایمپلنتهای دائمی بعد از مرخص شدن بیمار از بیمارستان هم فعال باقی میمانند. به همین دلیل طی 2 ماه آینده بیمار نباید بیشتر از 5 دقیقه با کودکان و خانمهای باردار در تماس باشد.
به همین ترتیب افرادی که تحت پرتو درمانی سیستمیک قرار میگیرند نیز باید اقدامات ایمنی مشابهی را انجام بدهند. در ادامه با رایجترین اقدامات ایمنی لازم برای نخستین روزهای پس از درمان آشنا میشوید. البته باید در مورد دستورات ویژه مربوط به درمان خود با تیم پزشکی هم مشورت کنید.
- بعد از رفتن به دستشویی دستهای خود را بهصورت کامل بشویید.
- از ظروف غذاخوری و حولههای جداگانه استفاده کنید.
- مایعات زیاد بنوشید تا باقیمانده مواد رادیواکتیو از بدن شما دفع شود.
- از رابطۀ جنسی خودداری کنید.
- از تماس با نوزادان، کودکان و خانمهای باردار خودداری کنید.




بدون دیدگاه